息肉就是肠道内表面黏膜上多出来的赘生物。通俗点说是大肠黏膜表面的一个“肉疙瘩”。
医生就按生长的部位命名,譬如“鼻息肉”、“胃息肉”、“肠息肉”、“膀胱息肉”等等。肠息肉通常是一种良性病变,小至几毫米,大至几厘米;有的长得像蘑菇,有的像桑葚,有的则像小山包;数量上可从一个至数个不等,甚至整条肠子都是。
首先,我们必须明确一个前提,并不是所有的息肉都会发生癌变。一般而言,我们会将肠道息肉分为非肿瘤性息肉和腺瘤性息肉(又叫新生物性息肉)。
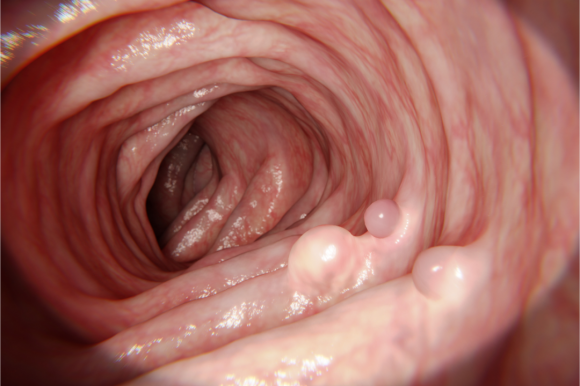
01非肿瘤性的息肉
一般就不会发生癌变,但也不是100%不会癌变,如果这种息肉长得比较大、时间比较久,也有变成肿瘤性息肉的可能。主要包括:
1.幼年性息肉:
常见于幼儿,大多在10岁以下。常发生直肠内,呈圆球形,多为单发,病理特征为大小不等的潴留性囊腔,是一种错构瘤。
2.炎性息肉:
又称假性息肉。是大肠黏膜的溃疡在愈合过程中纤维组织增生及溃疡间黏膜下水肿,使正常黏膜表面逐渐隆起而形成。
02肿瘤性息肉
主要指腺瘤性息肉和息肉病。
管状腺瘤的癌变率<5%;
管状绒毛状腺瘤癌变率为23%;
绒毛状腺瘤的癌变率高达30%-70%;
家族性息肉病更为可怕,40岁前的癌变率几乎100%。
腺瘤性息肉演变成癌的时间通常需要5~10年,在这段时间内如果你能发现息肉,切除息肉,那么这种腺瘤性息肉就再也没有机会癌变了。所以,我们要在息肉长大之前发现腺瘤性息肉。另外腺瘤息肉癌变与其大小、形态和病理类型有关。广基腺瘤的癌变率相比有蒂腺瘤更高;腺瘤越大,癌变的可能性越大;腺瘤结构中绒毛状成分越多,癌变的可能性越大。
03内镜下肠息肉切除
内镜下从大体形状上大致可以判断息肉的良恶性,一般来说,带蒂的、直径小于2cm、表面光滑、镜子推动活动度好的常常是良性的。而黏膜下扁平的,直径较大(大于2cm),表面有出血、溃疡,镜子推动活动度差的往往往是恶性的概率较大。
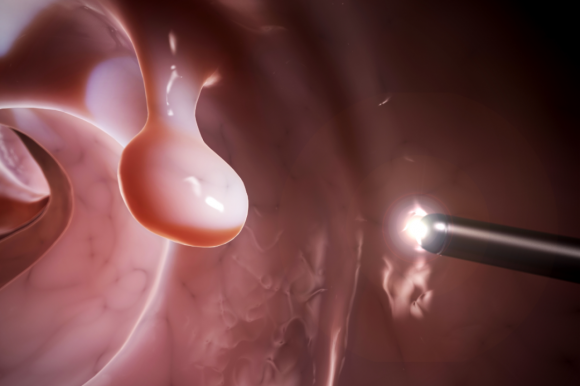
内镜下治疗技术飞速发展,可以说,内镜下肠息肉切除已成为肠息肉治疗的常规方法,除了极少部分直径过大、内镜下形态明显恶变或数目过多者不适用于内镜下切除,其余情况均可在内镜下将肠息肉完整切除。一般情况下,发现有肠息肉,应尽早切除,以免带来一些其他疾病,甚至于恶化成肠癌。
虽说肠息肉不是100%会癌变,
但基本上只要发现肠息肉,
医生一般都会建议你割掉。
1.在肠镜检查发现息肉后,光靠肉眼看,是无法明确这些息肉是非肿瘤性还是肿瘤性的,会不会有癌变的风险?需要切下来进行病理活检才能最终确认。
2.对于容易癌变的肿瘤性肠息肉,虽然有研究发现,从息肉出现到癌变要5~10年甚至更长,但不要忘了,虽然是第一次发现某个息肉,但是我们并不清楚它到底待在体内多长时间了,因此割掉更安心。
呼和浩特东大肛肠医院长期致力于各类肛肠、胃肠疾病疑难杂症的研究与诊治,积累了丰富的临床经验和深厚的手术功底。在便血、痔疮、肛周脓肿、肛瘘、肛裂、直肠脱垂、肛门湿疹、肛门失禁、肛门狭窄、便秘、肠道肿瘤、炎性肠病的研究,以及肛肠病术式、肛肠术后并发症的防治等方面,不断推陈出新,为无数肛肠病患者解除了病痛,深受医家和患者的好评。
(图文来源于网络,版权归原作者所有,如有侵权,请联系我们删除)

免责声明:市场有风险,选择需谨慎!此文仅供参考,不作买卖依据。
标签: